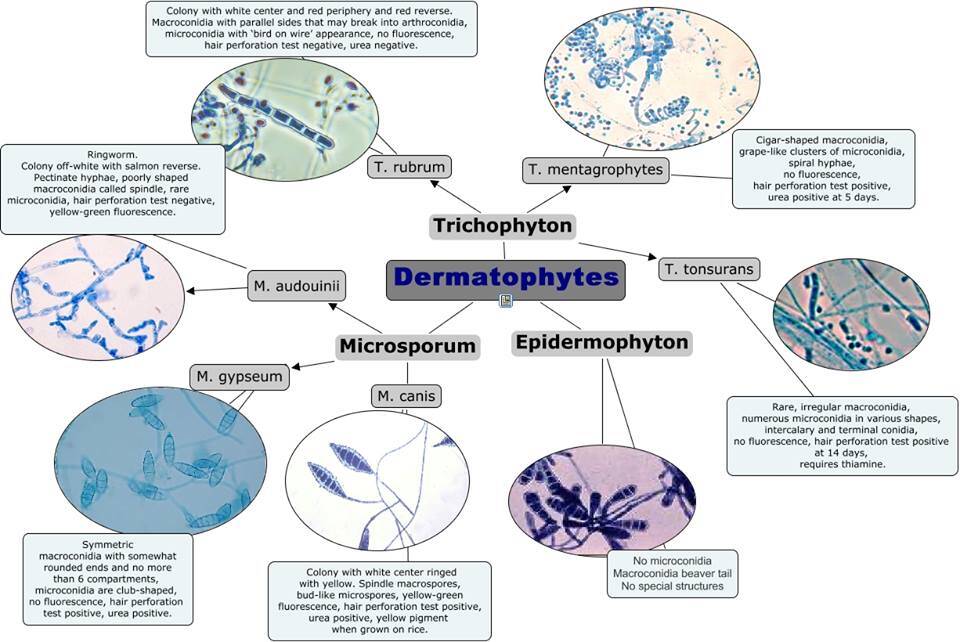
Dermatophytes
Éléments essentiels du diagnostic
- Motif caractéristique d'inflammation sur les surfaces cutanées glabres. La bordure active de l'infection est squameuse, rouge et légèrement surélevée.
- Préparation à l'état frais à l'hydroxyde de potassium (KOH) (10-20 %). Le grattage de la bordure active de la lésion révèle, en microscopie à faible grossissement (10-40x), des filaments ramifiés, translucides et en forme de bâtonnets (hyphes) dans le matériel kératinisé. Les hyphes sont d'épaisseur uniforme et régulièrement cloisonnés.
- L'examen à la lampe de Wood (lumière UV à 365 nm) montre une fluorescence bleu-vert pour Microsporum canis et Microsporum audouinii. Trichophyton schoenleinii présente une teinte vert pâle, et la tinea versicolor une fluorescence blanc-jaune.
- La culture doit être réalisée à partir d'échantillons de cheveux, d'ongles et de peau, prélevés sur des lésions particulièrement inflammatoires, afin d'établir un diagnostic mycologique définitif.
Considérations générales
Les dermatophytes sont des moisissures qui infectent les tissus kératinisés, notamment la peau, les cheveux et les ongles. Bien que 40 espèces de dermatophytes soient connues pour infecter l'être humain, seules environ 15 d'entre elles sont des causes fréquentes de maladie. Ces organismes appartiennent à trois genres : Microsporum, Trichophyton et Epidermophyton. Comme ces champignons présentent des similitudes marquées en termes d'infectivité, de morphologie et de pathogénicité, ils sont souvent classés selon le syndrome clinique et la localisation anatomique préférentielle associée, tels que tinea capitis, tinea pedis, etc. Le terme "tinea" vient du latin et signifie ver ou mite. Ces mycoses superficielles provoquent souvent des lésions cutanées serpigineuses.
Bien que la tinea versicolor (causée par Malassezia furfur ou Pityrosporum spp.) ne soit pas officiellement considérée comme une dermatophytose, elle est également abordée dans ce chapitre, car elle affecte aussi les couches superficielles de la peau.
Épidémiologie
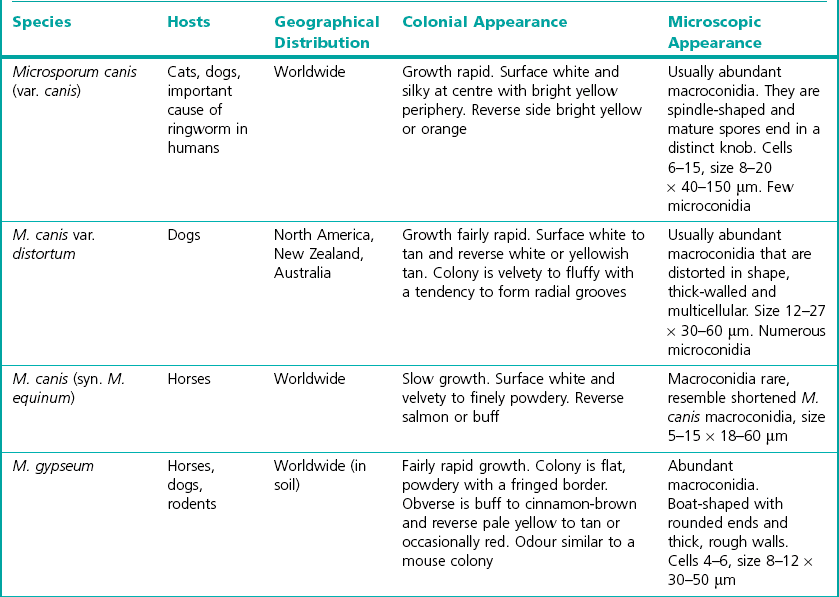
Les dermatophytes se retrouvent dans trois niches environnementales distinctes et présentent une adaptation spécifique à ces sites : animaux, humains et sol. Ils sont donc classés en organismes anthropophiles, zoophiles ou géophiles. Comme ces noms l'indiquent, l'infection survient après une exposition à des humains ou à des animaux infectés (chats, chiens ou bovins, par exemple), ou au sol.
Les dermatophytoses sont omniprésentes dans le monde et leur présentation varie selon le site de l'infection. L'amélioration du niveau de vie aux États-Unis depuis la fin de la Seconde Guerre mondiale a réduit l'incidence de la tinea capitis. En revanche, les pays développés ont connu une forte augmentation des cas de tinea pedis et de tinea cruris dus à Trichophyton rubrum, un dermatophyte anthropophile. T rubrum est le dermatophyte pathogène le plus courant dans le monde, touchant jusqu'à un tiers de la population des pays industrialisés. La tinea pedis survient presque exclusivement chez les personnes qui portent des chaussures, celles-ci assurant chaleur et humidité, des conditions particulièrement favorables aux agents pathogènes.
La transmission des dermatophytes zoophiles se fait par contact direct avec des animaux infectés ou leurs objets (comme des abreuvoirs ou des stalles utilisés par les animaux malades). Les infections dermatophytiques géophiles surviennent à la suite d'un contact direct avec le sol et s'observent chez les horticulteurs, mais elles sont relativement moins fréquentes que celles causées par des dermatophytes anthropophiles.
Microbiologie
Les dermatophytes appartiennent à trois genres anamorphes (asexués ou imparfaits) : Epidermophyton, Microsporum et Trichophyton, classés parmi les Deutéromycètes (Fungi Imperfecti). Les espèces du genre Epidermophyton possèdent des macroconidies à parois lisses, isolées ou groupées, mais n'ont pas de microconidies. Celles du genre Microsporum présentent des macroconidies aux parois fusiformes ou cylindriques et rugueuses. Les microconidies, moins nombreuses, sont isolées le long des hyphes, en forme de poire. Les espèces de Trichophyton ont des macroconidies à parois cylindriques lisses. Leurs microconidies sont abondantes, sphériques ou piriformes, groupées le long des hyphes.
Les conidies constituent la base de la classification des dermatophytes. Comme les dermatophytes ne forment que des hyphes et des arthrospores dans les tissus kératinisés non viables de l'être humain infecté, une culture en laboratoire est nécessaire pour développer des conidies permettant leur identification. Les colonies se développent à température ambiante sur gélose de Sabouraud ; leur couleur, leur texture et leur morphologie fournissent également des informations utiles pour l'identification spécifique.
Physiopathologie
Les facteurs de l'hôte favorisant le développement des dermatophytoses comprennent les marqueurs de susceptibilité génétique, les lésions abrasives, le port de vêtements, de chaussures ou de pansements occlusifs, ainsi que la présence d'autres maladies cutanées, comme la dermatite atopique. Les dermatophytes envahissent les couches kératinisées de la peau grâce à la production de kératinases, des enzymes qui digèrent la kératine. En adhérant à la peau de l'hôte et en l'envahissant, les dermatophytes déclenchent diverses réponses cliniques. La plupart des lésions restent limitées à une zone anatomique précise et peuvent même se résorber spontanément, mais des infections dermatophytiques étendues ont été observées chez des patients atteints de sida, recevant des traitements immunosuppresseurs ou présentant des endocrinopathies, comme la maladie de Cushing. Les caractéristiques pathogéniques des infections superficielles à dermatophytes sont variées et dépendent à la fois du champignon et de la réponse de l'hôte.
Trichophyton désigne aussi un extrait brut de certains dermatophytes induisant une réaction de type tuberculinique chez la plupart des adultes. Deux composés du peptide galactomannane sont responsables de la réaction antigénique : la partie glucidique induit une réponse immédiate ; la partie peptidique est associée à une réponse retardée et probablement à l'immunité. La résistance à l'infection est médiée par les lymphocytes T et peut être acquise après infection, avec une durée et un degré variables selon l'hôte, l'espèce de champignon et le site d'infection.
Tableau clinique
Les mycoses superficielles sont nommées selon le site de l'infection, qui correspond habituellement au site d'inoculation locale. Le degré d'inflammation dépend souvent de l'environnement d'origine du champignon. Par exemple, les dermatophytes anthropophiles entraînent une réponse immunitaire plus modérée chez l'être humain que les champignons zoophiles. L'espèce anthropophile M audouinii provoque une inflammation minime par rapport à la zoophile M canis. Le tableau 1 présente le diagnostic différentiel microbiologique pour chaque syndrome clinique décrit ci-dessous.
Tinea capitis
La tinea capitis, ou teigne du cuir chevelu, touche principalement les enfants prépubères âgés de 4 à 14 ans. Elle est plus souvent observée dans des conditions de promiscuité et dans les milieux défavorisés. L'atteinte de la tige pilaire distingue cette maladie des autres dermatophytoses affectant la peau glabre. La tinea capitis est souvent classée selon trois schémas d'invasion fongique observés au microscope : endothrix, ectothrix ou favus. Les infections endothrix envahissent l'intérieur de la tige pilaire, sans détruire la cuticule ; cliniquement, elles se manifestent donc par une simple desquamation du cuir chevelu. Elles peuvent mimer une dermatite séborrhéique ou des pellicules. On observe parfois des plaques d'alopécie grises, avec ou sans inflammation, ou une alopécie en "points noirs" résultant de la cassure des cheveux à la racine.
Les infections ectothrix se présentent sous forme de plaques d'alopécie grises ou squameuses, avec peu ou pas d'inflammation. L'aspect en "points noirs" peut également être observé. Des kérions et des lésions inflammatoires marquées peuvent être présents, car les dermatophytes responsables des infections ectothrix envahissent l'intérieur et l'extérieur de la tige pilaire et du follicule pilaire. Les kérions sont des tuméfactions spongieuses, suppuratives et généralement douloureuses. Ils sont surtout observés avec M canis et rarement avec Trichophyton mentagrophytes ou Trichophyton verrucosum.
L'infection favique entraîne une croûte et des cheveux emmêlés au niveau du cuir chevelu, avec une invasion si sévère qu'une alopécie définitive s'installe souvent. Elle est principalement observée en Europe de l'Est et en Afrique.
Tinea barbae
La tinea barbae, comme la tinea capitis, affecte les follicules pileux et les tiges, mais au niveau du visage. Elle n'est souvent diagnostiquée qu'après l'échec de plusieurs traitements antibiotiques. Les poils atteints s'arrachent facilement, à la différence de la folliculite bactérienne où ils résistent. Les dermatophytes zoophiles T mentagrophytes et T verrucosum sont les causes les plus fréquentes de la tinea barbae. Cette affection débute souvent par une petite touffe de pustules folliculaires, puis évolue vers un abcès érythémateux tuméfié.
Tinea corporis
La tinea corporis, ou herpès circiné, désigne principalement les lésions touchant la peau non pileuse ou glabre, mais elle peut aussi résulter de l'extension d'une infection du cuir chevelu ou de l'aine. Les lésions sont habituellement bien limitées, annulaires, avec une bordure surélevée. L'atteinte peut aller d'une inflammation légère à importante, avec pustules, vésicules et érythème marqué. Le centre de la lésion peut devenir brun ou hypopigmenté et moins squameux, à mesure que la bordure active progresse.
Tinea cruris
La tinea cruris, ou eczéma marginé de Hebra, est plus fréquente chez l'homme et peut toucher le périnée, la région péri-anale et les cuisses, mais elle affecte rarement le scrotum. (Les infections à Candida, au contraire, concernent typiquement le scrotum.) La tinea cruris se manifeste par des plaques érythémateuses bilatérales et asymétriques, s'étendant distalement à partir de l'aine. On observe souvent un éclaircissement central et une bordure érythémateuse active, parfois vésiculeuse ou papuleuse. Le prurit et les sensations de brûlure sont fréquents.
Cette infection est généralement transmise du pied à l'aine du patient. Elle survient souvent l'été après transpiration ou port de vêtements mouillés, ou l'hiver après port de plusieurs couches de vêtements, créant des conditions chaudes et humides favorables à la croissance fongique.
Tinea pedis
La tinea pedis, ou pied d'athlète, est l'infection dermatophytique la plus fréquente ; elle est habituellement causée par l'organisme anthropophile T rubrum. Le port de chaussures fermées favorise la chaleur et la transpiration, créant un environnement idéal pour la prolifération fongique. La tinea pedis se présente selon quatre aspects principaux : (a) infection interdigitale avec érythème, macération et desquamation ; (b) forme "pied mocassin" avec érythème et épaisses squames hyperkératosiques ; (c) forme inflammatoire avec vésicules situées habituellement sur le bord interne du pied ; et (d) forme ulcéreuse, rare, touchant les espaces interdigitaux, parfois surinfectée et souvent observée chez les patients immunodéprimés. En présence de tinea unguium, la tinea pedis peut persister en raison de réinfections constantes à partir des ongles.
Tinea unguium
La tinea unguium, ou onychomycose, est une infection des ongles des mains ou des pieds. Elle débute en général sur le bord libre ou latéral de l'ongle et atteint la tablette unguéale ; elle se traduit par une coloration opaque, crayeuse ou jaunâtre de l'ongle. L'ongle peut aussi s'épaissir et devenir friable. Les modifications inflammatoires de la peau péri-unguéale, dont la paronychie, ne s'observent pas dans la tinea unguium. Les ongles des orteils sont plus souvent atteints que ceux des doigts, et la fréquence de l'infection augmente avec l'âge.
Les moisissures non dermatophytiques, comme Scopulariopsis et Scytalidium spp., Acremonium, Fusarium et Candida spp., sont responsables d'environ 5 % des onychomycoses. Cette prévalence varie selon les régions, et ces moisissures représentent jusqu'à 50 % des onychomycoses en Asie du Sud-Est. Il est important de les distinguer, car toutes ne répondent pas aux mêmes traitements.
Tinea incognito
La tinea incognito correspond à une infection dermatophytique masquée, généralement après traitement par corticoïdes topiques, qui modifie les caractéristiques cliniques typiques. Les corticoïdes réduisent temporairement l'inflammation, ce qui permet au champignon de proliférer en l'absence de réponse immunitaire efficace. L'éruption évolue : les marges squameuses disparaissent, les bordures deviennent irrégulières et une lésion initialement localisée peut s'étendre. Le diagnostic est facilement confirmé après l'arrêt des corticoïdes pendant quelques jours : la desquamation réapparaît et les hyphes sont visibles au microscope. La tinea incognito s'observe surtout à l'aine, au visage et sur les mains.
Dermatophytide
La dermatophytide, ou réaction "id", est une réponse allergique à un processus dermatophytique, provoquant une dermatite stérile à distance du foyer initial. La présentation la plus fréquente est celle d'un patient atteint de tinea pedis qui développe un prurit et des sensations de brûlure aux mains, principalement sur les faces latérales des doigts près des plis. Des vésicules peuvent apparaître et évoluer en bulles. La desquamation des paumes et des plantes est plus rare et s'observe sans inflammation. Les lésions persistent jusqu'à la résolution de l'affection primaire.
Tinea versicolor
La tinea versicolor est une mycose superficielle fréquente causée par des membres du genre Malassezia, en particulier Malassezia furfur, auparavant appelée Pityrosporum orbiculare et Pityrosporum ovale. Ces organismes sont lipophiles et utilisent des acides gras à chaîne moyenne. Ils font partie de la flore cutanée normale, mais certaines conditions favorisent leur prolifération : chaleur et humidité excessives, grossesse, contraceptifs oraux, malnutrition, brûlures, maladie de Cushing, corticothérapie ou immunosuppression.
Sur le plan clinique, la tinea versicolor présente une répartition et des lésions caractéristiques : elle débute par de petites macules circulaires de couleur variable (d'où le terme "versicolor"), blanches, roses ou brunes, qui s'étendent progressivement. Les différentes couleurs de l'éruption sont liées à la réaction pathologique de l'hôte : des macules ou taches rouges correspondent à une réponse inflammatoire hyperémique ; les lésions hypopigmentées résultent de modifications de la formation ou du transfert des mélanosomes ; les macules ou taches brunes ou foncées sont également dues à ces altérations. La couleur des lésions est uniforme chez un même individu. Le haut du tronc est la zone la plus souvent touchée, car l'organisme est plus abondant dans les régions à forte activité sébacée. En été, les lésions deviennent plus visibles par contraste avec la peau bronzée. Elles sont généralement asymptomatiques, mais peuvent démanger en cas d'inflammation.
Diagnostic
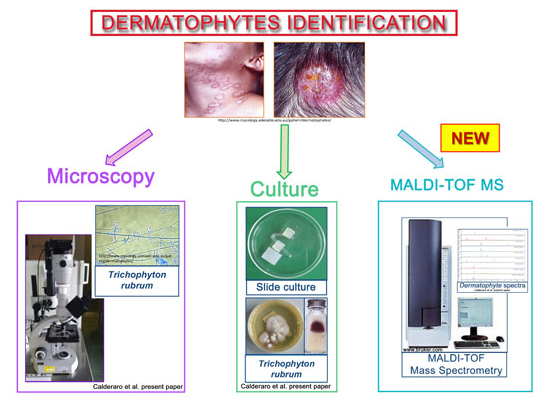
En plus de la reconnaissance et du diagnostic clinique, trois techniques spécifiques sont utiles à l'analyse et à l'établissement du diagnostic des mycoses superficielles : examen à la lumière UV, microscopie directe et culture. L'examen de la peau du patient dans une pièce sombre à l'aide d'une lumière UV (lampe de Wood) n'est utile qu'en cas d'infection - principalement tinea capitis ou corporis - due à certaines espèces, telles que M audouinii, M canis et T schoenleinii. Ces infections confèrent une coloration bleu-vert.
Les échantillons destinés à la microscopie diagnostique ou à la culture peuvent être prélevés à l'aide d'un rasoir ou d'un scalpel, en grattant le matériel kératinisé ou squameux au niveau de la bordure active de la lésion la plus récente. Pour les ongles, un prélèvement sous-unguéal permet non seulement de nettoyer la tablette, mais aussi de recueillir l'échantillon à examiner au microscope ou à ensemencer. Quelques gouttes de KOH à 10-20 % sont appliquées pour dissoudre la kératine. Le chauffage accélère la réaction. Cette méthode permet de visualiser les hyphes dans les dermatophyties, ou les hyphes et les spores dans les infections à Candida ou dans la tinea versicolor.
Le montage à l'état frais au KOH ne permet pas de différencier les espèces de dermatophytes ; une culture est donc nécessaire pour observer la forme caractéristique des conidies. Sur le plan clinique, il n'est généralement pas nécessaire d'identifier l'espèce de dermatophyte, car les traitements topiques et oraux sont actifs contre toutes. L'identification est importante en cas d'atteinte du cuir chevelu, d'infection cutanée sévère ou inflammatoire, et pour certaines atteintes unguéales, car une prise en charge systémique est alors requise, souvent prolongée et onéreuse ; l'identification aide également à prévenir les infections zoophiles. Certaines infections unguéales peuvent être dues à une moisissure (par ex. Scopulariopsis spp.) qui, bien qu'elle ressemble aux dermatophyties à l'examen macroscopique, ne répond pas aux mêmes traitements. La culture est habituellement réalisée sur gélose de Sabouraud, incubée à température ambiante pendant 1 à 3 semaines. L'identification spécifique repose sur la couleur et la texture de la colonie, ainsi que sur la morphologie microscopique.
Le diagnostic de la tinea versicolor repose sur l'examen à la lampe de Wood, qui révèle une fluorescence blanc-jaunâtre irrégulière, bien que certaines lésions ne soient pas fluorescentes. Les montages à l'état frais au KOH montrent des hyphes courts et larges, ainsi que des amas de cellules bourgeonnantes, souvent décrits comme ayant l'aspect de "spaghetti et boulettes de viande". La culture est possible, mais rarement indiquée ; elle nécessite l'ajout d'huile au milieu, car l'organisme est lipophile.
| Type de teigne | Dermatophytes fréquents | Présentation clinique typique | Principaux diagnostics différentiels | Outils diagnostiques |
|---|---|---|---|---|
| Tinea capitis (teigne du cuir chevelu) | T tonsurans¹ T mentagrophytes² T violaceum¹ M canis² M audouinii¹ M gypsum³ | Plaques d'alopécie circulaires, cheveux courts cassés, prurit, bordure rouge en progression | Alopécie areata, psoriasis, dermatite séborrhéique, infections bactériennes | Lumière UV pour M canis et M audouinii Montage KOH de follicules et grattage de cheveux Culture |
| Tinea barbae (teigne de la barbe) | T verrucosum² T mentagrophytes² | Lésions inflammatoires, pustules folliculaires, prurit | Folliculite, pyodermite | Montages KOH de peau desquamée Culture |
| Tinea corporis (herpès circiné) | T rubrum¹ T mentagrophytes² M canis² | Plaques circulaires squameuses, bordures rouges en progression, prurit | Eczéma, psoriasis, pityriasis rosé, érythème annulaire centrifuge, lupus cutané subaigu, allergie médicamenteuse | Montage KOH du grattage cutané au niveau de la bordure active Culture si indiqué |
| Tinea cruris (teigne de l'aine) | T rubrum¹ T mentagrophytes² E floccosum¹ | Lésions circulaires bien limitées, squameuses, à bordures érythémateuses surélevées ; le scrotum est rarement touché | Candidose cutanée, érythrasma, dermatite eczémateuse, psoriasis | Vésicule d'une lésion eczémateuse : KOH et culture si indiqué |
| Tinea pedis (pied d'athlète) | T rubrum¹ T mentagrophytes² E floccosum¹ | Interdigital ; : érythème, macération et squames Pied mocassin ; : érythème, squames hyperkératosiques épaisses Inflammatoire ; : vésicules sur le bord médial du pied Ulcéreuse ; : surtout dans les espaces interdigitaux, avec surinfection bactérienne secondaire | Autres champignons (Scytalidium hyalinum ou Scytalidium dimidiatum), érythrasma, candidose, psoriasis, dyshidrose | Montage KOH de grattage cutané au niveau de la bordure active Culture si indiqué |
| Tinea unguium (onychomycose) | T rubrum¹ T mentagrophytes² Autres non dermatophytes | Petit point jaune débutant à la base de l'ongle ; ongle friable, épaissi | Tumeurs du lit unguéal, syndrome des ongles jaunes, pachyonychie congénitale, onychodystrophie post-traumatique | Montage KOH de rognures ou de débris du lit unguéal Culture si indiqué |
| Tinea versicolor | Pityrosporum ovale P orbiculare (Malassezia furfur) Pas formellement un dermatophyte | Multiples macules circulaires (blanches, roses ou brunes) s'agrandissant radialement ; ; généralement asymptomatiques ; ; démangeaisons possibles | Vitiligo, pityriasis alba, dermatite séborrhéique, syphilis secondaire, pityriasis rosé | Montage KOH du grattage cutané Lumière de Wood : fluorescence blanc-jaune pâle irrégulière (certaines lésions ne fluorescent pas) |
| Réaction fongique "id" | Pas de dermatophyte au site local, mais association à certaines infections à tinea | Adultes ; : éruption vésiculaire des paumes Enfants ; : papules lichéniformes érythémateuses | Adultes ; : associée à la tinea pedis Enfants ; : associée aux kérions du cuir chevelu | Rechercher et diagnostiquer le dermatophyte responsable principal |
¹ Anthropophile. ² Zoophile. ³ Géophile.
Traitement
Les principes du traitement sont détaillés ci-dessous selon la présentation clinique. La plupart des teignes cutanées peuvent être traitées par un antifongique topique, par exemple un imidazolé, appliqué deux fois par jour pendant 2 ou 3 semaines. La terbinafine existe en formulation topique et orale, et semble plus puissante, nécessitant une durée courte et des réponses cliniques prolongées. La terbinafine et les dérivés plus récents bloquent la synthèse de l'ergostérol à une étape plus précoce que les azolés.
Si l'infection est étendue, touche une grande surface cutanée ou est particulièrement inflammatoire, un traitement systémique s'impose. Pour les infections des cheveux et des ongles, le débridement est important avant le traitement général. Plusieurs médicaments oraux, tels que l'itraconazole, le fluconazole et la terbinafine, peuvent être administrés quotidiennement ou en "pulses" afin de traiter efficacement les tissus kératinisés. Le principe du traitement par cures courtes répétées ("pulses") repose sur le dépôt du médicament dans l'ongle, ce qui permet de réduire la dose totale ; : des doses élevées sont administrées de façon répétée pendant de courts intervalles, correspondant à la durée de repousse de l'ongle infecté. Par exemple, une dose quotidienne plus forte est prescrite une semaine par mois, le temps estimé de repousse de l'ongle.
Le traitement de la tinea versicolor consiste à appliquer une suspension de sulfure de sélénium à 2,5 % sur tout le tégument, du bas du cuir chevelu jusqu'aux cuisses, pendant 10 minutes chaque jour pendant 7 jours. Un autre schéma habituel consiste à appliquer la lotion et à la rincer après 24 heures, à renouveler une fois par semaine pendant un mois. Les crèmes antifongiques sont utiles. Un traitement oral en dose unique de kétoconazole, d'itraconazole ou de fluconazole s'est aussi révélé efficace. D'autres mesures importantes pour prévenir la réinfection incluent l'élimination ou l'ébullition des vêtements portés au contact de la peau. Les lésions peuvent persister plusieurs mois, la dépigmentation pouvant perdurer après l'élimination du champignon.
| Type de teigne | Traitement de première intention | Traitement de seconde intention | Mesures associées et remarques |
|---|---|---|---|
| Tinea capitis | Terbinafine 250 mg per os par jour (pendant 2-3 semaines pour T tonsurans ; pendant 4-8 semaines pour M canis) Considérations pédiatriques ; : sûr | Griséofulvine, 500 mg per os par jour (adultes pendant 4-6 semaines ; enfants, 10-20 mg/kg/jour pendant 6-8 semaines) | Le shampooing au sulfure de sélénium peut accélérer l'éradication de l'organisme Pour les kérions très inflammatoires, envisager un bref traitement par prednisone Antibiotiques en cas d'indication |
| Tinea barbae | Mêmes schémas systémiques que pour la tinea capitis | Mêmes alternatives que pour la tinea capitis | Antibiotiques (par ex. dicloxacilline) en cas de surinfection bactérienne Éviter le rasage pendant l'infection active |
| Tinea corporis | Crèmes (application deux fois par jour pendant 2-3 semaines, puis une semaine après disparition) : terbinafine, miconazole, clotrimazole ou ciclopiroxolamine Considérations pédiatriques : ces topiques sont sûrs chez l'enfant à deux applications par jour | Terbinafine 250 mg per os une fois par jour pendant 2-3 semaines | En cas d'infection zoophile très inflammatoire, un traitement oral prolongé est indiqué Pour les kérions très inflammatoires, une courte cure de prednisone est à envisager |
| Tinea cruris ou tinea pedis | Traitement topique comme pour la tinea corporis | Acide undécylénique, tolnaftate ou haloprogin en crème topique, deux fois par jour pendant 2-3 semaines | Éviter les vêtements serrés Éviter les chaussures occlusives Bien sécher les pieds |
| Tinea versicolor | Lotion de sulfure de sélénium 2,5 % appliquée de la base du cuir chevelu aux genoux pendant 10 minutes chaque jour pendant 7 jours (traitement topique en cas d'atteinte limitée ; récidives fréquentes) Considérations pédiatriques : lotion de sulfure de sélénium sûre avec le même schéma | Itraconazole 200 mg per os une fois par jour pendant 5-7 jours Kétoconazole 400 mg per os dose unique ou 200 mg per os pendant 7 jours Fluconazole 400 mg per os dose unique (répéter à 1 semaine) | Le lavage des vêtements à chaud peut réduire le taux de récidive |
| Tinea unguium (onychomycose) | Terbinafine 250 mg per os chaque jour pendant 6 semaines pour les doigts et pendant 12 semaines pour les orteils OU cure pulsée ; : 500 mg/jour pendant 1 semaine/mois pendant 4 mois pour les orteils et 2 mois pour les doigts Considérations pédiatriques : sûr chez l'enfant | Fluconazole 150-300 mg per os chaque semaine pendant 3-6 mois pour les doigts ou pendant 6-12 mois pour les orteils Itraconazole 200 mg per os quatre fois par jour pendant 3 mois (orteils) Cure pulsée : 200 mg per os deux fois par jour pendant 1 semaine/mois pendant 2 mois (doigts) | Couper les ongles courts, propres, droits Utiliser des gants en coton pour les tâches sèches, des gants en vinyle pour les activités humides Changer d'instruments entre ongles sains et ongles infectés Utiliser des poudres antifongiques pour les pieds et les chaussures |
Prévention et contrôle
Plusieurs interventions ont montré leur efficacité dans la prévention et le contrôle des dermatophytes, selon le type et la localisation. D'une façon générale, maintenir le corps propre et sec, éviter les gants ou chaussures occlusifs favorisant la tinea unguium, manus ou pedis, et éviter les vêtements humides favorisant la tinea versicolor permettent de limiter l'infection. Le nettoyage régulier des douches et vestiaires de piscines avec de l'eau de Javel réduit les infections, tout comme l'utilisation individuelle de poudres pour les pieds.
Prévention et contrôle des dermatophytoses
Mesures prophylactiques
- Identifier et éviter l'exposition à des animaux ou à des objets susceptibles d'abriter des dermatophytes.
- Faire bouillir les vêtements ou les laver dans une laverie industrielle.
- Désinfecter les douches et les salles de bain publiques.
Précautions d'isolement
- Aucune.

















