Isoniazid (Isoniazide)

Posologies
Isoniazid 300 mg
| Quantité | Prix par comprimé | Prix total | |
|---|---|---|---|
| 90 | €0,43 | €38,28 | |
| 120 | €0,39 | €46,78 | |
| 180 | €0,35 | €63,80 | |
| 270 | €0,33 | €90,16 | |
| 360 | €0,32 | €115,68 |
Paiement & livraison
Votre commande est soigneusement emballée et expédiée sous 24 heures. Voici à quoi ressemble généralement un colis.
De la taille d'une lettre personnelle classique (24x11x0,7 cm), sans aucune indication sur son contenu.



| Mode de livraison | Livraison estimée |
|---|---|
| Express Gratuit dès €300,00 | Livraison estimée vers la France : 4-7 jours |
| Standard Gratuit dès €200,00 | Livraison estimée vers la France : 14-21 jours |









Coupons de réduction
- Jour de l'An - 1 janvier 2026 9% NOUVELAN9
- Fête du Travail - 1 mai 2026 6% TRAVAIL6
- Fête de la Victoire - 8 mai 2026 6% VICTOIRE6
- Fête nationale (14 juillet) - 14 juillet 2026 9% BASTILLE9
- Assomption - 15 août 2026 6% ASSOMPTION6
- La Toussaint - 1 novembre 2026 6% TOUSSAINT6
- Jour de l'Armistice - 11 novembre 2026 7% ARMISTICE7
- Réveillon de Noël - 24 décembre 2026 9% REVEILLON9
- Noël - 25 décembre 2026 10% NOEL10
- Réveillon du Nouvel An - 31 décembre 2026 8% SAINTSYLVESTRE8
Noms de marque
| Pays | Noms de marque |
|---|---|
 Allemagne Allemagne | Dipasic Gluronazid Isozid Isozid comp N Tb-Phlogin cum B6 tebesium tebesium-s |
 Argentine Argentine | Isoniac |
 Autriche Autriche | INH Agepha |
 Belgique Belgique | Nicotibine Rimifon |
 Bulgarie Bulgarie | Isonid Rimicid |
 Canada Canada | Isotamine |
 Espagne Espagne | Anidrasona Cemidon Cemidon B6 Dipasic Hidrastol Pyreazid Rimifon |
 Finlande Finlande | Tubilysin |
 France France | Rimifon |
 Grèce Grèce | Dianicotyl Isozid Nicozid |
 Hong Kong Hong Kong | Trisofort |
 Hongrie Hongrie | Isonicid |
 Inde Inde | Isokin Isonex Rifacom E-Z |
 Islande Islande | Tibinide |
 Israël Israël | Inazid |
 Italie Italie | Cin Nicazide Nicizina Nicozid |
 Japon Japon | Hydra Hydrazide |
 Mexique Mexique | Dipasic Erbazid Hidrasix Pas Hain Valifol |
 Pakistan Pakistan | Aceta Amsozide Isonex Forte |
 Philippines Philippines | Isonid |
 Portugal Portugal | Hidrazida |
 Roumanie Roumanie | Bitub |
 Royaume-Uni Royaume-Uni | Inapsade Rimifon |
 République tchèque République tchèque | Nidrazid |
 Slovénie Slovénie | INH Agepha |
 Suisse Suisse | Rimifon |
 Suède Suède | Tibinide |
 Taïwan Taïwan | Duracrin I.N.A.H. Iscotin |
 Turquie Turquie | I.N.H. |
 Égypte Égypte | Isocid forte |
 États-Unis États-Unis | Laniazid Nydrazid |
Description
L'isoniazide est un antituberculeux de première ligne utilisé pour traiter la tuberculose active, en association avec d'autres médicaments, et pour prévenir l'évolution vers une maladie active chez les personnes ayant une infection tuberculeuse latente (ITL). En France, ce traitement est délivré uniquement sur ordonnance et nécessite une posologie adaptée ainsi qu'une surveillance appropriée, notamment de la fonction hépatique, selon les consignes de votre médecin.

Utilisations
Tuberculose active
L'isoniazide est utilisé avec d'autres antituberculeux pour traiter la tuberculose active.
En France, le traitement de la tuberculose pulmonaire à cultures positives suit généralement les recommandations nationales et les standards internationaux, avec plusieurs schémas associant plusieurs médicaments. Ces traitements durent au minimum 6 mois (26 semaines) et comprennent une phase intensive initiale de 2 mois, suivie d'une phase de continuation, le plus souvent de 4 ou 7 mois. L'isoniazide est considéré comme un antituberculeux de première ligne pour traiter toutes les formes de tuberculose dues à Mycobacterium tuberculosis lorsqu'elles sont connues ou supposées sensibles à ce médicament.
En France, l'isoniazide peut être disponible seul ou en association fixe avec d'autres antituberculeux, selon les autorisations locales et l'approvisionnement. Même si la voie orale est préférée pour le traitement de la tuberculose, le médicament peut aussi être administré par voie intramusculaire au début du traitement ou lors d'un retraitement quand la prise par voie orale n'est pas possible.
Infection tuberculeuse latente
L'isoniazide est habituellement utilisé seul pour traiter l'infection tuberculeuse latente et réduire le risque d'évolution vers une tuberculose active. Autrefois, on parlait souvent de "thérapie préventive "ou de "chimioprophylaxie "pour désigner un traitement simple, par exemple une monothérapie par isoniazide, destiné à éviter l'apparition d'une tuberculose active chez les personnes connues ou supposées infectées par M. tuberculosis. Aujourd'hui, l'expression "traitement de l'infection tuberculeuse latente "est généralement préférée, car elle décrit plus précisément l'objectif du traitement et facilite une meilleure compréhension de cette stratégie de contrôle de la tuberculose.
Les personnes les plus à risque de développer une tuberculose sont celles qui ont été récemment infectées par M. tuberculosis et celles qui présentent des situations cliniques favorisant le passage d'une infection tuberculeuse latente à une maladie active. La probabilité qu'un test tuberculinique positif corresponde à une véritable infection par M. tuberculosis dépend de la fréquence de l'infection dans la population testée. En France, où le dépistage de la tuberculose est généralement ciblé plutôt que généralisé, le test cutané à la tuberculine a une valeur prédictive positive plus faible chez les personnes sans exposition connue ou probable à M. tuberculosis. Pour mieux cibler les personnes les plus à risque et limiter les faux positifs, le dépistage est en général réservé aux groupes à haut risque et n'est pas recommandé chez les personnes à faible risque. Les réactions tuberculiniques positives, c'est-à-dire jugées significatives, sont généralement interprétées selon 3 seuils fondés sur la sensibilité, la spécificité et la fréquence de la tuberculose dans différents groupes : une induration de 5 mm ou plus chez les personnes à très haut risque de tuberculose active, de 10 mm ou plus chez celles ayant une probabilité plus élevée d'infection ou des facteurs cliniques favorisant l'évolution vers une tuberculose active, et de 15 mm ou plus chez les personnes à faible risque pour lesquelles le test n'est généralement pas indiqué.
Groupes clés pour le test à la tuberculine et le traitement
- Personnes vivant avec le VIH
- Les personnes présentant une induration de 5 mm ou plus doivent recevoir un traitement de l'ITL, sauf contre-indication.
- Un traitement préventif est recommandé même si le test à la tuberculine est négatif en cas d'exposition connue à une tuberculose active.
- Le traitement par isoniazide peut être utile chez les enfants tuberculino-négatifs nés de mères vivant avec le VIH.
- Contacts étroits de patients atteints de tuberculose
- Les contacts ayant une réaction significative (≥5 mm) doivent être traités pour une ITL, quel que soit leur âge.
- Les enfants de moins de 5 ans doivent être traités quel que soit le résultat du test, en raison d'un risque plus élevé de développer la maladie.
- Personnes immunodéprimées
- Les patients sous corticothérapie prolongée ou ayant reçu une greffe doivent être traités s'ils ont une réaction tuberculinique significative.
- Les personnes immunodéprimées ayant été en contact avec un cas de tuberculose active doivent également recevoir un traitement.
- Personnes ayant des antécédents de tuberculose
- Les personnes ayant eu une tuberculose guérie mais non traitée doivent recevoir un traitement de l'ITL, quel que soit leur âge.
- Groupes de population à haut risque
- Les immigrants récents venant de pays à forte prévalence, les résidents d'établissements de soins de longue durée et les soignants exposés à des patients tuberculeux peuvent être candidats à un traitement s'ils présentent une réaction tuberculinique significative.
- Enfants et adolescents
- Les nourrissons et les enfants exposés à des adultes à haut risque doivent être traités s'ils présentent une réaction tuberculinique significative.
Considérations pour le dépistage et le traitement
- Le dépistage systématique n'est pas recommandé dans les populations à faible risque, mais un traitement peut être envisagé en cas de réaction significative.
- Avant de commencer un traitement par isoniazide, il faut rechercher une tuberculose active et une maladie du foie afin de vérifier l'absence de contre-indication.
Cette approche simplifiée permet de mieux orienter le dépistage et le traitement chez les personnes les plus vulnérables, afin de prévenir l'évolution de l'infection tuberculeuse latente vers une maladie active.
Monothérapie par isoniazide
La monothérapie par isoniazide est recommandée pour traiter l'infection tuberculeuse latente (ITL) chez les adultes vivant avec le VIH comme chez les adultes séronégatifs, avec un schéma privilégié de 9 mois administré chaque jour ou deux fois par semaine. Chez les nourrissons et les enfants, un schéma similaire de 9 mois est recommandé, même si certains experts conseillent de prolonger le traitement jusqu'à 12 mois chez les enfants vivant avec le VIH. Même si le schéma de 9 mois est considéré comme optimal, un traitement de 6 mois peut être utilisé chez les adultes séronégatifs, avec une protection importante et un coût potentiellement moindre. En revanche, ce schéma n'est pas recommandé chez les enfants ni chez les personnes ayant des antécédents de tuberculose. Les études montrent que les schémas de moins de 6 mois sont inefficaces, et une grande étude a confirmé qu'un traitement de 6 mois est plus efficace que les traitements plus courts. L'adhésion au traitement reste essentielle, avec au moins 270 doses pour le schéma de 9 mois et 180 doses pour celui de 6 mois. Les prises intermittentes doivent être réalisées sous surveillance directe afin de favoriser une bonne observance. Si le traitement est interrompu pendant plus de deux mois, un avis médical est nécessaire avant de le reprendre.
Schémas alternatifs
Même si la monothérapie par isoniazide est en général le schéma de référence pour traiter l'infection tuberculeuse latente, une monothérapie quotidienne de 4 mois par rifampicine peut être utilisée comme alternative chez les patients VIH-positifs ou VIH-négatifs, notamment lorsque l'isoniazide est contre-indiqué en raison d'une résistance ou d'une intolérance.
Des données limitées suggèrent qu'un traitement court, par exemple de 2 mois, associant rifampicine et pyrazinamide chaque jour peut être efficace pour traiter l'infection tuberculeuse latente chez les patients vivant avec le VIH, et les recommandations disponibles indiquent que l'efficacité ne devrait pas être différente chez les patients VIH-négatifs. Toutefois, une hépatotoxicité, y compris quelques décès, a été rapportée avec ces schémas. Ainsi, même si les associations comportant rifampicine et pyrazinamide restent recommandées dans la tuberculose active, les schémas associant ces deux médicaments ne doivent généralement pas être proposés pour traiter l'infection tuberculeuse latente, que la personne vive avec le VIH ou non.
Personnes vivant avec le VIH
Pour choisir le schéma le plus adapté au traitement de l'infection tuberculeuse latente chez les personnes VIH-positives, il faut tenir compte de la probabilité que la souche en cause soit sensible à l'isoniazide, qui reste le traitement de référence pour les souches sensibles, du risque d'interactions entre la rifampicine et certains traitements antirétroviraux, notamment les inhibiteurs de protéase et les inhibiteurs non nucléosidiques de la transcriptase inverse (INNTI), ainsi que du risque d'atteinte hépatique sévère avec les schémas contenant du pyrazinamide. En cas de résistance à l'isoniazide et à la rifampicine, le choix du traitement doit se faire en lien avec les autorités de santé publique.
Les recommandations pour le traitement de l'infection tuberculeuse latente chez les adultes vivant avec le VIH sont globalement proches de celles des adultes séronégatifs. En revanche, un schéma de 6 mois d'isoniazide seul n'est généralement pas recommandé, et la rifabutine seule peut parfois être utilisée à la place de la rifampicine en raison d'interactions avec les antirétroviraux. En pratique, les adultes et adolescents VIH-positifs peuvent recevoir un schéma de 9 mois d'isoniazide administré chaque jour ou deux fois par semaine, un schéma de 4 mois de rifampicine ou de rifabutine chaque jour, ou encore un schéma de 2 à 3 mois associant rifampicine et pyrazinamide chaque jour, même si ce dernier n'est désormais plus recommandé pour la plupart des patients.
Chez les nourrissons et les enfants vivant avec le VIH, les schémas recommandés pour traiter l'infection tuberculeuse latente sont un traitement par isoniazide pendant 9 à 12 mois, administré chaque jour ou deux fois par semaine, ou un traitement par rifampicine pendant 4 à 6 mois, administré chaque jour.
Femmes enceintes
Chez les femmes enceintes à risque d'évolution de l'infection tuberculeuse latente vers une maladie active, en particulier celles vivant avec le VIH ou récemment infectées, le début ou la poursuite du traitement ne doit pas être retardé du seul fait de la grossesse, y compris au premier trimestre. Pour les femmes dont le risque de développer une tuberculose active est plus faible, certains experts recommandent de différer le traitement après l'accouchement. Les patientes vivant avec le VIH ou présentant des signes radiographiques d'une tuberculose ancienne devraient recevoir un traitement par isoniazide pendant 9 mois plutôt que 6 mois. Certains experts ont utilisé la rifampicine et le pyrazinamide comme alternative pour traiter l'infection latente chez les femmes enceintes vivant avec le VIH, même si le pyrazinamide doit être évité au premier trimestre. Chez les femmes enceintes non infectées par le VIH, un schéma d'isoniazide administré chaque jour ou deux fois par semaine pendant 9 ou 6 mois est recommandé.
Infection tuberculeuse latente résistante aux médicaments
Chez les personnes probablement infectées par des souches de M. tuberculosis résistantes à l'isoniazide et à la rifampicine et présentant un risque élevé de tuberculose, des schémas associant pyrazinamide et éthambutol, ou pyrazinamide et une quinolone comme la lévofloxacine ou l'ofloxacine, pendant 6 à 12 mois, peuvent être envisagés si les souches isolées chez le cas index sont sensibles à ces médicaments. Les contacts immunocompétents peuvent être simplement surveillés ou traités avec ces schémas pendant 6 mois. Les personnes immunodéprimées, y compris celles vivant avec le VIH, doivent être traitées pendant 12 mois. Avant de choisir un schéma dans une situation de tuberculose multirésistante présumée, le clinicien doit examiner le profil de sensibilité de la souche de M. tuberculosis isolée chez le patient source. Chez les personnes probablement infectées par des souches résistantes à la fois à l'isoniazide et à la rifampicine, le choix du traitement de l'infection latente nécessite un avis spécialisé. Avant de commencer un traitement chez des patients suspects de tuberculose multirésistante, il est essentiel d'écarter soigneusement une tuberculose active.
Chez les enfants probablement infectés par un cas index présentant une tuberculose résistante à l'isoniazide, le traitement peut associer rifampicine et isoniazide en attendant les résultats des tests de sensibilité. Si le cas index est confirmé comme excréteur de souches totalement résistantes à l'isoniazide, l'isoniazide doit être arrêté et la rifampicine administrée pendant au moins 6 mois. Un avis spécialisé est recommandé pour décider du traitement de l'infection tuberculeuse latente chez les enfants infectés par des souches résistantes à l'isoniazide et/ou à la rifampicine.
Posologie
Les doses par voie orale et par voie intramusculaire d'isoniazide sont identiques.
Tuberculose active
Dans le traitement de la tuberculose active, l'isoniazide ne doit jamais être utilisé seul. Ce médicament fait partie des traitements de première ligne pour toutes les formes de tuberculose. Le traitement doit être poursuivi suffisamment longtemps pour éviter les rechutes. Chez les patients atteints de tuberculose pulmonaire à culture positive, la durée minimale recommandée est généralement de 6 mois (26 semaines), avec une phase intensive initiale de 2 mois suivie d'une phase de continuation, le plus souvent de 4 ou 7 mois. En pratique, la fin du traitement est mieux évaluée en fonction du nombre total de doses reçues, et pas uniquement de sa durée.
Posologie adulte
Chez les adultes et les enfants de 15 ans et plus, la dose d'isoniazide est généralement de 5 mg/kg (jusqu'à 300 mg) une fois par jour quand il est utilisé avec d'autres antituberculeux.
Lorsqu'un schéma intermittent associant plusieurs médicaments est utilisé pour traiter la tuberculose, les adultes et les enfants de 15 ans et plus reçoivent généralement une dose d'isoniazide de 15 mg/kg (jusqu'à 900 mg) une, deux ou trois fois par semaine.
Posologie pédiatrique
Les nourrissons et les enfants tolèrent des doses plus élevées que les adultes et peuvent recevoir 10-20 mg/kg d'isoniazide une fois par jour, selon la gravité de la maladie. La dose maximale recommandée par les fabricants chez l'enfant est de 300-500 mg par jour. Lorsque l'isoniazide est utilisé dans des schémas pédiatriques quotidiens associant plusieurs médicaments, la dose est généralement de 10-15 mg/kg (jusqu'à 300 mg) par jour. Certaines recommandations pédiatriques signalent un risque plus élevé d'hépatotoxicité lorsque la dose d'isoniazide dépasse 10 mg/kg par jour en association avec la rifampicine.
Lorsqu'un schéma intermittent associant plusieurs médicaments est utilisé chez l'enfant, une dose d'isoniazide de 20-30 mg/kg (jusqu'à 900 mg) deux fois par semaine est généralement recommandée.
Préparations en associations fixes
Quand l'isoniazide est administré dans une association fixe contenant isoniazide et rifampicine (Rifamate®) dans un schéma multidrogues pour traiter la tuberculose pulmonaire, la posologie habituelle chez l'adulte est de 2 gélules (600 mg de rifampicine et 300 mg d'isoniazide) une fois par jour.
Bien que cette association fixe ait été conçue pour des schémas quotidiens, Rifamate® peut être utilisée deux fois par semaine à condition qu'une dose supplémentaire d'isoniazide soit administrée en même temps.
Dans un schéma multidrogues intermittent, ces experts indiquent que 2 gélules de Rifamate® (600 mg de rifampicine et 300 mg d'isoniazide) plus 600 mg supplémentaires d'isoniazide, soit un total de 900 mg d'isoniazide, peuvent être administrés deux fois par semaine sous surveillance directe (DOT).
Le fabricant précise que Rifamate® ne doit pas être utilisé pour le traitement initial de la tuberculose, mais seulement après avoir vérifié chez le patient, par titration séparée des composants, que les doses de rifampicine et d'isoniazide contenues dans cette association fixe sont efficaces.
Lorsque l'isoniazide est administré dans une association fixe contenant isoniazide, rifampicine et pyrazinamide (Rifater®) pendant la phase initiale, par exemple les 2 premiers mois, d'un traitement associant plusieurs médicaments contre la tuberculose pulmonaire, le fabricant indique que la posologie adulte en prise quotidienne unique est de 4 comprimés (480 mg de rifampicine, 200 mg d'isoniazide, 1,2 g de pyrazinamide) pour les patients pesant 44 kg ou moins, 5 comprimés (600 mg de rifampicine, 250 mg d'isoniazide, 1,5 g de pyrazinamide) pour ceux pesant entre 45 et 54 kg, et 6 comprimés (720 mg de rifampicine, 300 mg d'isoniazide, 1,8 g de pyrazinamide) pour les patients pesant 55 kg ou plus. Chez les personnes pesant plus de 90 kg, des doses supplémentaires de pyrazinamide peuvent être nécessaires avec cette association fixe afin d'obtenir une dose adaptée.
Le rapport entre rifampicine, isoniazide et pyrazinamide dans Rifater® peut ne pas convenir aux enfants ou aux adolescents de moins de 15 ans, car les doses d'isoniazide en mg/kg sont généralement plus élevées dans cette population que chez l'adulte.
Infection tuberculeuse latente
L'isoniazide est généralement le seul antituberculeux utilisé pendant au moins 6 mois pour traiter l'infection tuberculeuse latente. Tout doit être mis en œuvre pour assurer une bonne observance pendant au moins 6 mois, car un traitement préventif plus court semble peu efficace. En l'absence de surveillance directe de la prise, une recherche ponctuelle des métabolites de l'isoniazide dans les urines peut être recommandée pour évaluer l'observance.
Un schéma de 9 mois d'isoniazide chaque jour, ou en alternative un schéma de 9 mois deux fois par semaine, est généralement recommandé chez l'adulte, quel que soit le statut VIH. Poursuivre le traitement au-delà de 12 mois n'apporte généralement pas de bénéfice supplémentaire. Il est également recommandé que le traitement de l'ITL chez les nourrissons et les enfants vivant avec le VIH dure entre 9 et 12 mois.
La fin du traitement se détermine de préférence par le nombre total de doses reçues et pas seulement par sa durée. Le schéma quotidien sur 9 mois doit comprendre au moins 270 doses sur 12 mois (afin de permettre des interruptions dans ce schéma habituel de 9 mois), tandis que le schéma quotidien sur 6 mois doit comporter au moins 180 doses administrées sur 9 mois. Les schémas à rythme bihebdomadaire doivent comprendre au moins 76 doses sur 12 mois (pour le schéma de 9 mois) ou 52 doses sur 9 mois (pour le schéma de 6 mois).
Administration
L'isoniazide est habituellement administré par voie orale. Il peut être injecté par voie intramusculaire lorsque la prise par voie orale n'est pas possible. Les associations fixes contenant de l'isoniazide et de la rifampicine (Rifamate®), ainsi que celle contenant de l'isoniazide, de la rifampicine et du pyrazinamide (Rifater®), doivent être prises soit 1 heure avant, soit 2 heures après un repas ; le fabricant précise que Rifater® doit être pris avec un grand verre d'eau.
Les solutions d'isoniazide doivent être stérilisées par autoclavage.
Informations importantes sur la sécurité
Des bilans de la fonction hépatique doivent être réalisés régulièrement chez les patients traités par isoniazide. En outre, les patients doivent être interrogés chaque mois afin de repérer d'éventuels signes ou symptômes d'atteinte hépatique et être invités à signaler à leur médecin tout symptôme annonciateur d'hépatite (par exemple, fatigue persistante, faiblesse ou fièvre durant plus de 3 jours ; malaise ; nausées ; vomissements ; perte d'appétit inexpliquée). Si ces symptômes apparaissent ou si des signes évocateurs d'une atteinte du foie surviennent, l'isoniazide doit être arrêté rapidement, car la poursuite du traitement dans ces situations a été associée à des atteintes hépatiques plus sévères.
Certains cliniciens recommandent d'arrêter le traitement par isoniazide si les concentrations sériques des aminotransférases dépassent de 3 à 5 fois la limite supérieure de la normale, ou si les patients développent des signes d'hépatite. Les patients ayant présenté des signes ou symptômes d'atteinte hépatique pendant un traitement par isoniazide doivent généralement recevoir d'autres antituberculeux. Si l'isoniazide doit être repris, le traitement ne doit être réintroduit qu'après disparition des symptômes et normalisation des anomalies biologiques hépatiques. L'isoniazide doit alors être repris à très faible dose, avec une augmentation progressive, et être arrêté immédiatement en cas de réapparition de l'atteinte hépatique.
Chez l'enfant, l'hépatite sous isoniazide est rare, et le dosage systématique des aminotransférases sériques n'est généralement pas recommandé. En revanche, la fonction hépatique doit être surveillée environ une fois par mois pendant les premiers mois de traitement chez les enfants atteints de tuberculose sévère, notamment en cas de méningite ou de maladie disséminée.
La surveillance des tests hépatiques doit également être assurée chez les patients présentant une maladie hépatique concomitante ou récente, chez ceux recevant une dose journalière élevée d'isoniazide (plus de 10 mg/kg/jour) en association avec la rifampicine et/ou le pyrazinamide, chez les femmes enceintes ou dans les 6 semaines suivant l'accouchement, chez les patients présentant des signes cliniques d'hépatotoxicité, chez ceux atteints de maladies hépatobiliaires d'autres causes, ainsi que chez ceux qui prennent en même temps d'autres médicaments hépatotoxiques, notamment des anticonvulsivants. Chez la plupart des autres patients, un suivi clinique mensuel pendant 3 mois, puis tous les 1 à 3 mois, est approprié pour surveiller l'apparition d'une hépatite ou d'autres effets indésirables du traitement.
L'isoniazide doit être utilisé avec prudence chez les personnes qui consomment de l'alcool tous les jours, chez celles qui s'injectent des drogues illicites, chez les patients atteints de maladie hépatique chronique ou d'insuffisance rénale sévère, ainsi que chez ceux ayant déjà dû interrompre un traitement en raison d'effets secondaires (par exemple, maux de tête, vertiges, nausées) possiblement, sans certitude, liés au médicament. De légers ajustements de dose peuvent être nécessaires chez les patients présentant une insuffisance rénale sévère. Des données limitées, issues d'une analyse rétrospective de décès liés à une hépatite associée à l'isoniazide, suggèrent un risque accru d'hépatite fatale chez les femmes, en particulier chez les femmes noires et hispaniques, ainsi qu'en période post-partum.
Des examens ophtalmologiques réguliers doivent être réalisés chez les patients qui développent des troubles visuels pendant le traitement. Les fabricants recommandent aussi des examens ophtalmologiques (y compris une ophtalmoscopie) avant le début du traitement par isoniazide puis régulièrement pendant le traitement, même en l'absence de symptômes visuels ; certains cliniciens contestent toutefois l'utilité systématique de cette précaution.
L'isoniazide doit être utilisé avec prudence chez les patients souffrant de malnutrition ou prédisposés à une neuropathie (par exemple les personnes diabétiques ou alcoolodépendantes), et la pyridoxine doit généralement être administrée en même temps. La pyridoxine est aussi généralement recommandée chez les enfants et adolescents dont la consommation de lait et de viande est anormalement faible, chez ceux présentant des carences nutritionnelles (y compris tous les enfants symptomatiques infectés par le VIH), chez les nourrissons allaités et leurs mères, ainsi que chez les femmes enceintes.
L'isoniazide est contre-indiqué chez les patients présentant une maladie hépatique aiguë ou des antécédents d'atteinte hépatique liée à l'isoniazide. Bien que le traitement de l'infection tuberculeuse latente doive être différé chez ces patients, la positivité de l'antigène de surface de l'hépatite B n'est pas, à elle seule, une contre-indication à ce traitement. L'isoniazide est également contre-indiqué en cas d'antécédents de réactions graves au médicament, notamment des réactions d'hypersensibilité sévères ou une fièvre médicamenteuse, des frissons et une arthrite.
Effets indésirables
L'isoniazide est généralement bien toléré aux doses actuellement recommandées. Cependant, les patients dits "acetylateurs lents "de l'isoniazide et ceux atteints d'un VIH avancé semblent présenter une fréquence plus élevée de certains effets indésirables. De plus, les patients dénutris présentent un risque de névrite périphérique, qui est l'un des effets secondaires les plus fréquents de l'isoniazide. Parmi les autres effets neurologiques figurent des réactions psychotiques et des convulsions. La pyridoxine peut être administrée pour prévenir ou traiter ces effets. Une névrite optique a également été rapportée. Des augmentations transitoires des enzymes hépatiques surviennent chez 10 à 20 % des patients au cours des premiers mois de traitement et reviennent généralement à la normale malgré la poursuite du traitement. Une hépatite symptomatique survient chez environ 0,1 à 0,15 % des patients traités par isoniazide seule, mais ce risque augmente avec l'âge, la consommation régulière d'alcool et chez les personnes atteintes de maladie hépatique chronique. L'influence du statut d'acétylation reste incertaine.
Une élévation des enzymes hépatiques accompagnée de signes cliniques d'hépatite, tels que des nausées, des vomissements ou une fatigue importante, peut indiquer une atteinte du foie ; dans ce cas, l'isoniazide doit être interrompu en attendant une évaluation et ne doit être réintroduit qu'avec prudence après rétablissement de la fonction hépatique. Des décès dus à une nécrose hépatique ont été rapportés.
Interactions
Le risque d'hépatotoxicité peut être accru chez les patients recevant de l'isoniazide en association avec une rifamycine ou d'autres médicaments potentiellement hépatotoxiques, y compris l'alcool. L'isoniazide peut inhiber le métabolisme hépatique de plusieurs médicaments, ce qui peut, dans certains cas, augmenter leur toxicité. Parmi eux figurent les antiépileptiques carbamazépine, éthosuximide, primidone et phénytoïne, les benzodiazépines diazépam et triazolam, le chlorzoxazone, la théophylline et le disulfirame. L'isoniazide a été associée à une augmentation des concentrations ainsi qu'à un renforcement des effets ou de la toxicité de la clofazimine, de la cyclosérine et de la warfarine.
Mécanisme d'action
L'isoniazide peut être bactériostatique ou bactéricide, selon la concentration du médicament atteinte au site de l'infection et la sensibilité de l'organisme en cause.
Bien que le mécanisme exact d'action de l'isoniazide ne soit pas totalement élucidé, plusieurs hypothèses ont été proposées, notamment une interférence avec le métabolisme des protéines bactériennes, des acides nucléiques, des glucides et des lipides.
L'une des principales actions du médicament semble être l'inhibition de la synthèse des acides mycoliques dans les bactéries sensibles, ce qui entraîne une perte de la résistance à la coloration acido-alcoolo-résistante et une rupture de la paroi bactérienne. L'isoniazide est active uniquement contre les bactéries du genre Mycobacterium en division cellulaire. Les bactéries sensibles peuvent effectuer 1 ou 2 divisions avant l'arrêt de leur multiplication. L'isoniazide est un agent très spécifique et n'est active que contre les organismes du genre Mycobacterium. Elle est active in vitro et in vivo contre M. tuberculosis, M. bovis et certaines souches de M. kansasii.
Résistance
Une résistance naturelle et acquise à l'isoniazide a été démontrée in vitro et in vivo dans des souches de M. tuberculosis. In vitro, la résistance à l'isoniazide se développe progressivement. Le mécanisme de cette résistance peut être lié à l'incapacité du médicament à pénétrer dans les bactéries résistantes ou à y être assimilé.
Des souches résistantes de bactéries initialement sensibles se développent rapidement si l'isoniazide est utilisée seule dans le traitement de la tuberculose clinique ; néanmoins, l'apparition d'une résistance ne semble pas poser de problème majeur lorsque le médicament est employé seul en traitement préventif. Lorsque l'isoniazide est associée à d'autres antituberculeux dans le traitement de la tuberculose clinique, l'apparition de souches résistantes peut être retardée ou évitée.
Pharmacocinétique
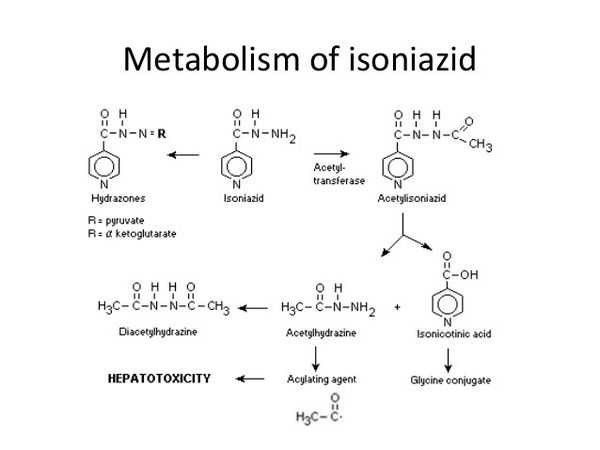
L'isoniazide est rapidement absorbée par le tractus gastro-intestinal et après injection intramusculaire. Des pics de concentration d'environ 3 à 7 microgrammes/mL apparaissent dans le sang 1 à 2 heures après une dose orale à jeun de 300 mg. La vitesse et l'étendue d'absorption de l'isoniazide diminuent avec la prise alimentaire. L'isoniazide ne semble pas se lier de façon significative aux protéines plasmatiques et se distribue dans tous les tissus et liquides corporels, y compris le liquide céphalorachidien (LCR). Elle passe dans le sang fœtal lorsque le médicament est administré pendant la grossesse et se retrouve dans le lait maternel. La demi-vie plasmatique de l'isoniazide varie d'environ 1 à 6 heures, avec des demi-vies plus courtes chez les "acetylateurs rapides". La principale voie métabolique est l'acétylation de l'isoniazide en acétyl-isoniazide par la N-acétyltransférase présente dans le foie et l'intestin grêle. Chez les patients ayant une fonction rénale normale, plus de 75 % de la dose est éliminée dans les urines en 24 heures, principalement sous forme de métabolites. De faibles quantités du médicament sont également excrétées dans les selles. L'isoniazide est éliminée par hémodialyse.
Distribution
Des concentrations thérapeutiques d'isoniazide ont été détectées dans le LCR et le liquide synovial plusieurs heures après une dose orale. La diffusion dans la salive est bonne, et il a été suggéré que les concentrations salivaires puissent être utilisées à la place des concentrations sériques dans les études pharmacocinétiques.
Patients infectés par le VIH
Une malabsorption de l'isoniazide et d'autres médicaments antituberculeux peut survenir chez les patients infectés par le VIH et atteints de tuberculose, ce qui peut favoriser une résistance acquise aux médicaments et diminuer l'efficacité du traitement antituberculeux.
Grossesse
L'isoniazide traverse la barrière placentaire, et des concentrations fœtales moyennes correspondant à 61,5 et 72,8 % de la concentration sérique ou plasmatique maternelle ont été rapportées. La demi-vie de l'isoniazide peut être prolongée chez les nouveau-nés.
Conservation
Les préparations d'isoniazide doivent être protégées de la lumière, de l'air et d'une chaleur excessive. Les comprimés d'isoniazide doivent être conservés dans des récipients bien fermés, à l'abri de la lumière, à une température inférieure à 40 °C, de préférence entre 15 et 30 °C. Les comprimés de l'association fixe rifampicine/isoniazide/pyrazinamide (Rifater®) doivent être protégés d'une humidité excessive et conservés entre 15 et 30 °C. La solution injectable d'isoniazide doit être protégée de la lumière et conservée à une température inférieure à 40 °C, de préférence entre 15 et 30 °C ; elle ne doit pas être congelée. À basse température, la solution d'isoniazide a tendance à cristalliser ; elle doit alors être ramenée à température ambiante afin de redissoudre les cristaux avant utilisation.
Surdosage
Un surdosage d'isoniazide a provoqué des nausées, des vomissements, des vertiges, des troubles de la parole, une vision floue et des hallucinations visuelles (y compris des couleurs vives et des motifs inhabituels). Les symptômes de surdosage apparaissent généralement dans les 30 minutes à 3 heures suivant l'ingestion du médicament. Après un surdosage important, une détresse respiratoire et une dépression du système nerveux central, évoluant rapidement de la stupeur au coma, ainsi que des convulsions sévères et réfractaires, une acidose métabolique, une acétonurie et une hyperglycémie ont été observées. En l'absence de traitement ou en cas de traitement inadéquat, le surdosage en isoniazide peut être fatal.
Traitement du surdosage
Dans la prise en charge d'un surdosage en isoniazide, il faut sécuriser rapidement les voies aériennes et rétablir une ventilation adéquate. Les convulsions peuvent être contrôlées par l'administration intraveineuse de diazépam ou de barbituriques à action brève, ainsi que par une dose de chlorhydrate de pyridoxine équivalente à la quantité d'isoniazide ingérée. En général, 1 à 4 g de chlorhydrate de pyridoxine sont administrés par voie intraveineuse, suivis de 1 g par voie intramusculaire toutes les 30 minutes jusqu'à absorption de la dose totale. Si les convulsions sont contrôlées et que le surdosage est récent (moins de 2-3 heures), l'estomac doit être vidé par lavage gastrique.
Des dosages des gaz du sang, des électrolytes sériques, du glucose et de l'azote uréique sanguin (BUN) doivent être réalisés. Le groupe sanguin doit être déterminé et des épreuves de compatibilité effectuées si une hémodialyse est nécessaire. Du bicarbonate de sodium IV doit être administré pour corriger l'acidose métabolique et répété si nécessaire ; la posologie doit être ajustée en fonction des résultats biologiques.